Зачем?
Наиболее честно и открыто о целях «двойного» лицензирования заявил глава Росздравнадзора Михаил Мурашко. Еще в феврале 2019 года, на Сочинском форуме «Здоровое общество. На пути к цели 80+», он сказал (выборочное цитирование):
«Создание частных медицинских организаций находится на том же поле, где действуют государственные. … Мы должны регулировать численность частных медицинских организаций, чтобы не возникало конфликта интересов. … Потому что происходит дублирование услуг в государственном и частном секторе. Требуется территориальное планирование, нужно решить вопрос допуска организации, а затем уже предъявления ей лицензионных требований, чтобы избежать распыления ресурсов… [1]
В дальнейшем, Минздрав РФ и его сторонники решили смягчить прямолинейность своего коллеги и стали заявлять о некой безопасности пациентов, о том, что это необходимо для улучшения деятельности первичного звена, доступности медицинской помощи, ликвидации кадрового дефицита, приводили ссылки на некий зарубежный опыт…
Здравомыслящие понимают – это бизнес, ничего более. Бизнес владельцев государственных клиник [2], основанный на недобросовестной конкуренции с использованием административного лоббизма. Введения процедуры «двойного лицензирования» для частных клиник – это один из методов. Основная причина – «конфликт интересов». Цель – «избежать распыления ресурсов», «потому, что ресурсы здравоохранения лимитированы». Если упростить слова Михаила Мурашко – это борьба за деньги.
О денежных ресурсах здравоохранения.
3 063 300 000 000 рублей – общий объем денежных средств в системе здравоохранения за 2018 год, плюс (+) 11% к 2017 году. По данным BusinesStat
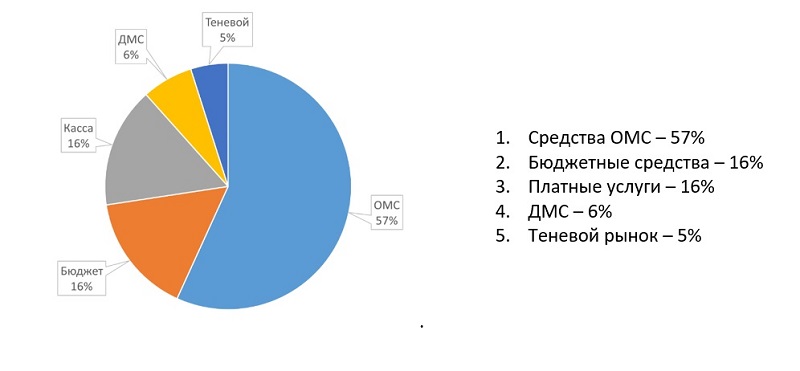
Бюджетные средства (16%) – фактически монопольно их осваивают государственные ЛПУ. Мало частных клиник способных конкурировать на рынке высокотехнологичной медицинской помощи, реализуемой за счет бюджетных средств. Их доля незначительна. В основном это крупные клиники, обладающие определенным влиянием и способностью договариваться с Минздравом РФ. Доля частных клиник, питающих надежду получить доступ к бюджетным средствам ничтожна мала, как и накал конкуренции в этом поле. Считается, что кесареву – кесарево, а бюджетные – бюджетникам. Нет. Бюджетные – значит общенациональные, предназначенные в данном случае для оплаты медпомощи гражданам России и, если она оказывается в частных клиниках, они не перестают быть гражданами России и не лишаются права получать компенсацию ее стоимости за счет бюджетных средств, при условии, что в России все еще действует право выбора врача и медицинской организации.
Платные медицинские услуги (16%) – доминируют частные клиники, но битву за монополию на кассовые платежи «частники» проиграли. Запретить платные услуги в государственных ЛПУ не удалось.
Многомиллиардная модернизация основных фондов государственных клиник (помещения, оборудование) за счет безвозвратных и беспроцентных инвестиций дает им прекрасные возможности для успешной конкуренции, особенно при постоянном субсидировании фонда оплаты труда за счет государственных средств.
Сокращение частных клиник методом «двойного лицензирования», позволит Минздраву РФ увеличить доход государственных ЛПУ по разделу платные услуги. Например, прирост в 10% принесет государственным ЛПУ дополнительных около 49 000 000 000 рублей.
Следует учесть, что при принудительном сокращении числа частных клиник объем предложения платных медицинских услуг сократится», а спрос на них не изменится. Совершенно очевидно – стоимость услуг (средний чек) возрастет, что также позитивно отразится на доходности государственных ЛПУ. С ростом цены на официальные медицинские услуги доступность ее упадет, что вполне устроит теневой сектор.
Минздрав РФ угрожал осуществлять допуск частных кликни в соответствии с рассчитанной им потребностью в медицинской помощи как по объемным, так и по структурным показателям. Однако, учитывая многочисленные публикации о приписках и фальсификациях, рискну предположить, что статистика Минздрава РФ фейковая. Если за расчеты возьмется Минздрав РФ мы рискуем вообще остаться без определенных видов медпомощи, то есть ее нельзя будет купить даже за деньги. Как например вакцину против бешенства (профилактика при укусах диких животных), производство и распределение которой тоже планирует Минздрав РФ.
Теневой рынок медицинских услуг (5%) – основной доход на этом рынке принадлежит государственным медицинским учреждениям.
Здесь, как говориться сколько у государства не воруй, все равно своего не вернешь. Конечно, «деньги мимо кассы» случаются и в частных клиниках, но в государственном секторе сторонников и причин для теневого оборота кратно больше. Сам факт бесплатности оказания медицинских услуг – это стимул, побуждающий граждан к теневым платежам.
- Во-первых, в то, что государство может за кого-то достойно платить мало кто верит, пожалуй, только госслужащие и чиновники, находящиеся на содержании у государства. Люди чаще сталкиваются с тем, что государство забирает и(или) обманывает. Не верят, тем более, когда речь заходит о личной жизни и здоровье.
- Во-вторых, это только Минздрав РФ считает, что ключевым фактором доступности медпомощи является бесплатность ее оказания. В мире обычных людей даже ребенок знает, что безадресная раздача хоть чего бесплатного обязательно создает его дефицит, а значит очередь, а значит труднодоступность, преодолеть которую можно за счет денег – заплатить.
В теневом секторе медицинских услуг государственных клиник, можно выделить две основные группы «товаров»:
1. Хорошее (качественное) отношение при оказании услуг.
В таких случаях говорят: «Вы хотите за бесплатно или качественно?!». Хороший наркоз, анестезия, методика операции, хороший имплантат, инструменты, лекарства, оборудование, хороший оперирующий врач, акушерка, медсестра, санитарка, и т.п. – все это требует оплаты. Если не хотите, пожалуйста, будет как бесплатно, государство же гарантирует, чего вы боитесь…
2. Доступность бесплатного.
«Бесплатно можно, но квот по ОМС нет, закончились. Запишитесь в очередь на запись в официальную очередь. Как подойдет, мы Вас пригласим, запишем и вот тогда… Узнавайте. Ориентировочно 3 – 6 – 9 месяцев. Порешать побыстрее? Можно …». Примерно так.
Из моего личного разговора с таксистом в Краснодаре: «Мою маму взяли на операцию по ОМС, недорого, всего за 20 тысяч. Делали протезирование коленного сустава, зато ничего больше не платили». Думаю, у каждого взрослого человека (не чиновника, не силовика) найдется такая история.
По первой группе «товаров» государственные клиники не ощущают никакой конкуренции, по во второй – частники лезут в ОМС, предлагая пациентам обслуживание практически без листа ожидания и дополнительных оплат. Из-за «частников» торговля квотами в государственных клиниках рушится. Куда это годиться? Необходимо ограничить участие частных клиник в системе ОМС – эту задачу и решает Минздрав РФ методом двойного лицензирования «частников».
Увеличение теневого рынка всего на 1% – принесет около 1 500 000 000 рублей его обитателям.
Средства ОМС (57%) – это основное поле конкурентной борьбы между частными и государственными клиниками.
Президент РФ поставил задачу перевести здравоохранение на страховые принципы – деньги должны идти за пациентом [3]. Против выступают Минздрав РФ, Федеральный фонд ОМС, Росздравнадзор, но они не могут открыто заявлять об этом. Они саботируют реализацию страхового процесса, имитируют его. На сегодняшний день фактически во всех субъектах РФ страховой принцип «деньги идут за пациентом» реализуется только по решения суда.
Мы проанализировали судебную практику, связанную с «объемами по ОМС» – когда страховые медицинские организации отказывались платить за оказанную застрахованным гражданам медицинскую помощь, мотивируя это отсутствием объемов, выделяемых комиссиями под патронажем региональных Минздравов и территориальных фондов ОМС.
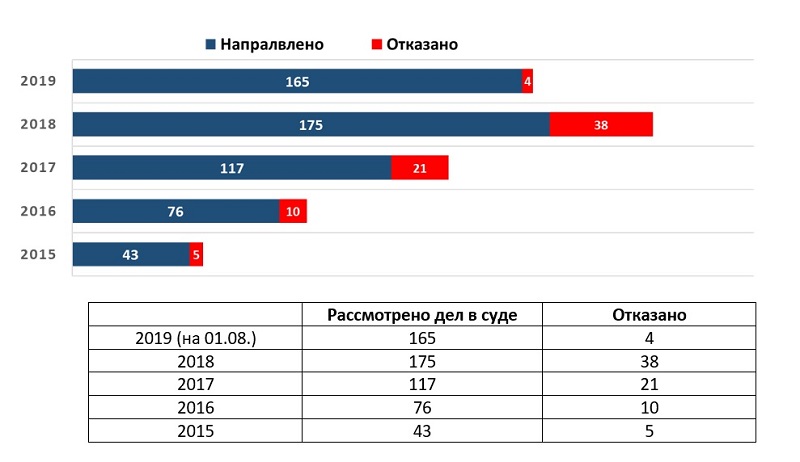
Обратите внимание: суды встают на сторону пациентов и частных клиник: деньги должны идти за пациентом – таково решение судебной государственной власти. Минздрав РФ, Федеральный фонд ОМС саботируют эти решения, и проблема у пациентов возникает снова и снова.
С каждым годом интенсивность судебной практики растет. Переломным стал 2018 год, когда за страховой принцип «деньги идут за пациентом» заступился Верховный суд РФ, после этого число отказов в судах существенно сократилось.
Основными инициатором судебных процессов являются частные клиники.
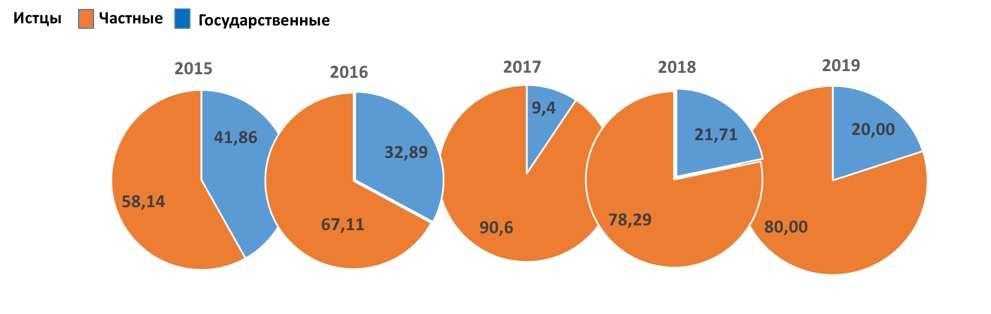
Минздраву РФ это категорически не нравится, как следствие Министр здравоохранения РФ заявляет: «Есть другой подход, о котором мы говорим: наряду с едиными лицензионными критериями должны быть дополнительные для претендентов на участие в территориальной или государственной программах госгарантий оказания медицинской помощи – как некая аккредитация» [4]. Простыми словами: участие «частников» живущим не по нашим правилам в системе ОМС должно быть ограничено – как «некая аккредитация», оценка на лояльность.
Сегодня, по закону, деньги ОМС «делит» пациент. Частные клиники пользуются этим – они умеют работать на пациента и этим зарабатывают. Минздрав РФ возмущен и против. Он хотел бы сам делить деньги ОМС через свои аффилированные структуры, без участия пациента. Проблема в том, что в этих случаях пациенты рискуют вообще не получить страхового возмещения по ОМС.
Яркий живой пример – система ОМС на территории Краснодарского края (КК), функционирующая по классической бюджетной модели. В соответствии с принятым на территории КК тарифным соглашением, первичная амбулаторная медицинская помощь оплачивается методом подушевого финансирования, но (!!!) по фиксированной численности утвержденным на 01.01 текущего года. Что это значит: умерли люди – за них средства ОМС платят (за мертвые души), родились дети – за них не платят, только со следующего года. Приехали новые люди в КК, прикрепились к поликлинике – за них не платят, уехали, открепились от поликлиники – средства ОМС продолжают поступать (за «мертвые» души). Выбор врача и медицинской организаций в таких условиях теряет всякий смысл. Законно это? Это прямо запрещено законом! Совершенно очевидно, что платить за мертвых душ нельзя – это нецелевое использование средств ОМС. Но это существует и действует с ведома Федерального фонда ОМС. Так как он инспектирует содержание всех региональных тарифных соглашений, он не может об этом не знать. Это и есть саботаж страховой системы. А на вопрос «Перешли ли мы на страховые принципы?», поступает ответ: «Конечно, у нас же есть институт страховых представителей» – это имитация.
Саботировать и имитировать в системе ОМС мешают частные медицинские организации. Не соблюдая традиций чинопочитания, они начинают оказывать медпомощь по установленным законом правилам и деньги уходят к ним, а ресурсы, как сказал Мурашко, лимитированы. В результате конфликт интересов. Как его решать. Минздрав РФ решил запретить частников, точнее неудобных частников, совсем же всех нельзя, у нас же как бы это… как ее … демократия ….
Что заработает на этом общество?
Следует отдавать себе отчет, что принудительное ограничение частных медицинских компаний, развивающихся пропорционально спросу будет иметь ряд последствий:
- Объем платных услуг в государственных ЛПУ возрастет.
- Объем теневого рынка в государственных ЛПУ возрастет.
- Сформируется дефицит выбора и дефицит медицинских услуг.
- Возрастет «средний чек» – доступность платных услуг снизится.
- Доступность бесплатной помощи за счет средств ОМС снизится.
- Страховые принципы системы ОМС окончательно прекратят свое существование, система полностью вернется к бюджетно-распределительной модели. «Вывеска» ОМС останется.
- Пациенты утратят приоритетность в праве выбора медицинской организации и врача.
- Уровень коррупции за допуск на рынок возрастет кратно.
P.S. Как это связано с Вами лично, с тем, кто дочитал до этих строк. Это повлияет на безопасность вашей жизни и здоровья в случае заболевания. Вашу личную безопасность и безопасность ваших близких. Беда-болезнь приходит внезапно. Если это все же случится, мой вам совет: всегда будьте готовы (имейте заначку наличными), чтобы дать взятку за оказание медицинской помощи, и не ожидайте, что вы ее получите. Здесь как повезет.
- Допуск на медицинский рынок могут принудительно ограничить, В.Когаловский / Медвестник, 13.02.2019
- Владельцы государственных клиник – управленцы, директора, главные врачи, владеющие имуществом государственных ЛПУ на праве оперативного управления, позволяющего им извлекать и распределять доход от текущей деятельности медицинской организации.
- https://rabtsun.ru/poslanie-prezidenta-rf/
- https://medvestnik.ru/content/news/Veronika-Skvorcova-ne-planiruetsya-zakryvat-chastnye-kliniki.html
- История усовершенствования «Американо», которая принесла миллионы
- Эпидемия глупости: анамнез, профилактика, лечение.
- В какой стране Вам жить. Восемь принципов государственного устройства
- МОДЕЛЬ ЧЕЛОВЕКА 2025
- 2025 год. Начало…
- Расчет санитарных потерь
- Как делить «объемы» в системе ОМС
- Кому они нужны? Страховые компании в системе ОМС
- Саморегулирование в здравоохранении. Альтернативный метод отраслевого управления
- Ищем прибыль в ОМС. О целях целевого финансирования медицинских организаций
- Клиент в системе ОМС. СМО в системе ОМС. ФОМС в системе ОМС
- Эпидемия глупости: анамнез, профилактика, лечение.
- Рассеянный ум
- Считаем «карантин»
- Минздрав РФ отменяет ОМС. По сути так

 (+4 баллов, 2 оценок)
(+4 баллов, 2 оценок)









